С этим диагнозом сталкиваются многие женщины. Естественно, появление данной проблемы в первый раз (а иногда и в последующие) вызывает страх и множество мыслей о «страшных половых инфекциях», о которых сейчас так много говорят и пишут. Специалист рассказывает читательницам Passion.ru о том, как справиться с этим заболеванием.
Молочницей или, если говорить профессиональным языком, урогенитальным кандидозом, называют поражение слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida.
Свое название данное состояние получило из-за специфических выделений, напоминающих молоко.
Несмотря на то, что в средствах массовой информации достаточно сведений по данной проблеме, не всегда она достоверна.
Мы постараемся рассмотреть наиболее актуальные и часто интересующие пациенток вопросы относительно молочницы.
Причины
Возбудитель
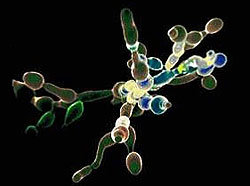 Причиной развития молочницы, как уже говорилось в определении, являются грибы рода Candida, - точнее, не конкретно их наличие, а их увеличенное количество.
Причиной развития молочницы, как уже говорилось в определении, являются грибы рода Candida, - точнее, не конкретно их наличие, а их увеличенное количество.
В род Candida входит много видов гриба, но чаще всего за развитие молочницы отвечает Candida albicans.
У многих здоровых женщин грибы Candida в небольших количествах входят в состав нормальной микрофлоры влагалища, не вызывая никаких неприятностей.
Вопреки распространенному мнению, молочница может развиться и у девственницы, и у женщины, ведущей половую жизнь, из чего становится понятно, что урогенитальный кандидоз не относится к инфекциям, передаваемым половым путем (ИППП).
Зона риска
Предрасполагающими факторами к развитию молочницы являются:
 Недостаточная гигиена половых органов;
Недостаточная гигиена половых органов;
 Избыточная гигиена половых органов - использование гелей для интимной гигиены, спринцеваний без назначения врача;
Избыточная гигиена половых органов - использование гелей для интимной гигиены, спринцеваний без назначения врача;
Стоит отметить, что для гигиенического ухода за половыми органами достаточно подмывания чистой проточной водой;
 Ношение тесного синтетического белья, особенно стрингов;
Ношение тесного синтетического белья, особенно стрингов;
 Использование ежедневных гигиенических прокладок;
Использование ежедневных гигиенических прокладок;
 Применение (особенно бесконтрольное) антибактериальных препаратов;
Применение (особенно бесконтрольное) антибактериальных препаратов;
 Наличие сахарного диабета и других эндокринных нарушений (дисбаланс половых гормонов, гормонов щитовидной железы и т. д.);
Наличие сахарного диабета и других эндокринных нарушений (дисбаланс половых гормонов, гормонов щитовидной железы и т. д.);
 Смена полового партнера/случайные незащищенные связи;
Смена полового партнера/случайные незащищенные связи;
 Использование интимных гелей, смазок и других средств;
Использование интимных гелей, смазок и других средств;
 Иногда молочница может возникнуть при использовании презервативов, других местных контрацептивных средств;
Иногда молочница может возникнуть при использовании презервативов, других местных контрацептивных средств;
 На развитие молочницы оказывает влияние эмоциональное состояние, сильный стресс также приравнивается к фактору риска.
На развитие молочницы оказывает влияние эмоциональное состояние, сильный стресс также приравнивается к фактору риска.
Клинические проявления
 Наиболее характерными симптомами молочницы являются выделения из половых путей бело-желтого цвета.
Наиболее характерными симптомами молочницы являются выделения из половых путей бело-желтого цвета.
При классическом течении молочницы выделения крошкообразные или в виде комочков, напоминающих творог, поэтому врачи называют подобные выделения творожистыми.
Кроме выделений, молочница в 70% случаев сопровождается зудом и/или жжением в области половых органов.
Молочница также способствует мацерации слизистой оболочки, то есть образованию трещинок, из-за которых могут появляться болевые ощущения - как в покое, так и во время полового контакта.
При рецидивирующем урогенитальном кандидозе может наблюдаться сухость слизистой оболочки половых органов и скудные беловатые выделения.
Как диагностируют молочницу?
При появлении описанных выше проявлений не стоит заниматься самолечением, а следует незамедлительно обратиться к врачу.
Проблемами урогенитальной сферы занимаются акушеры-гинекологи и дерматовенерологи.
В течение 3-х недель до обследования женщина не должна принимать системные и/или местнодействующие противогрибковые препараты или антибиотики.
Обследование проводится не ранее 72 часов после последнего незащищенного полового контакта и не проводится во время менструации.
Для установления диагноза «урогенитальный кандидоз» проводят микроскопическое исследование (наблюдение под микроскопом) отделяемого из влагалища, а также культуральное исследование (посев выделений на специальные среды) с количественной оценкой.
Метод полимеразной цепной реакции (ПЦР), так распространенный сейчас в современной медицине, не является основанием для постановки диагноза «урогенитальный кандидоз» и назначения лечения.
Он лишь отвечает на вопрос «Присутствует микроорганизм или нет?», а как мы упоминали выше, у многих женщин грибы Candida в небольших количествах входят в состав нормальной микрофлоры влагалища.
Так как в последнее время увеличилось число неквалифициованных специалистов и пострадавших от них пациентов, отметим, что по анализу крови урогенитальный кандидоз не диагностируется.
Лечение
 Безусловно, можно воспользоваться рекомендациями подруги или рекламы, - это сэкономит время и, по заверениям, быстро избавит от неприятных ощущений.
Безусловно, можно воспользоваться рекомендациями подруги или рекламы, - это сэкономит время и, по заверениям, быстро избавит от неприятных ощущений.
Но стоит помнить о том, что бесконтрольный прием лекарственных средств может оказывать неблагоприятное влияние на организм, приводить к развитию рецидивирующего кандидоза, лечить который намного сложнее.
К тому же молочница часто сочетается с другими проблемами урогенитальной сферы.
Провести качественную диагностику, назначить адекватное лечение может только квалифицированный специалист.
Для лечения молочницы применяют как системные противогрибковые препараты (таблетки), так и местные средства (вагинальные свечи, таблетки, кремы и т. п.).
Во время лечения рекомендуется соблюдать половой покой - то есть либо полностью отказаться от половых контактов, либо любые половые контакты осуществлять строго в презервативе.
После лечения проводят контрольное обследование (но не ранее 14-21 дня после окончания лечения).
Как быть с половыми партнерами?
Как правило, молочница не вызывает у мужчин никаких проявлений. Но при определенных условиях у полового партнера-мужчины могут возникать некоторые симптомы.
Чаще всего проявления возникают на головке полового члена в виде покраснения и/или сыпи - это состояние носит название кандидозный баланопостит. Зуд и жжение присутствуют не всегда.
Реже у мужчин может поражаться мочеиспускательный канал, и тогда говорят о кандидозном уретрите.
При появлении жалоб у полового партнера ему следует обратиться к врачу и при необходимости провести лечение.
Мария ЗОЛОТОВА,
 Главная
Главная  Дневник
Дневник  Регистрация
Регистрация  Вход
Вход